Autore: Luigi Fusi
Ospedale Mauriziano Umberto I – Torino
Servizio di Oftalmologia Sociale
(Responsabile: Dott. L.Fusi)
Clinical experience of immunotherapy in uveitis. Following a wide-ranging discussion of the progress made during the course of this century in the treatment of uveitis, the paper reports the use of timostimoline (TP1©), an immunostimulatory drug which potentially improves and stabilises lymphocyte activity in subjects affected by uveitis.
KEY WORDS: Uveitis, immunology – Immunomodulators – immunostimulation – Timostimolin. Le uveiti comprendono molti differenti gruppi di entità, in cui l’infiammazione dell’uvea, e della retina, portano ad una significativa perdita dell’acuità visiva e ad altre patologie oculari. Grazie ai progressi condotti in campo immunologico si intravede una più precisa eziopatogenesi dei meccanismi di base della malattia. Ad opera della applicazione pratica di queste conoscenze, sono stati proposti migliori ed ancora più specifici trattamenti per risolvere o ridurre il decorso delle uveiti, e per limitare rischi di cecità, che deve sempre essere ricordata, quale più grave complicanza della uveite. In base alla eziologia, che può essere determinata dalla esecuzione degli esami specialistici, sono stati proposti dalla letteratura differenti orientamenti terapeutici locali e generali (tab.I). Ricordo i colliri cicloplegici che vengono istillati allo scopo di mettere a riposo l’iride ed il corpo ciliare, di sedare il dolore da spasmo ciliare e pupillare, di ridurre il contenuto proteico dell’umor acqueo e prevenire la formazione di sinechie.
Relazione presentata al Corso su “Uveiti ed immunologia” (Torino, Ospedale Mauriziano Umberto I, 24 febbraio 1990).
Indirizzo per la richiesta di estratti: L.Fusi – Divisione Oculistica, Ospedale Mauriziano Umberto I, Corso Turati – 10100 Torino.
L’uso topico di atropina all’1% o 2% in soluzione, o pomata, da 1 a 3 volte al dì, è essenziale nelle infiammazioni del segmento anteriore. La scopolamina allo 0,25% in soluzione o pomata, può essere usata in pazienti sensibili all’atropina. Altri cicloplegici a breve durata d’azione, come l’omotropina al 5%, o il cilopentolato all’1%, possono essere efficaci in pazienti selezionati. Tra i midriatici: l’uso di idrocloridato di fenilefrina al 10%, o la combinazione tra idrocloridato di fenilefrina al 2,5%, con tropicamide all’1%, è spesso di estremo aiuto nel produrre una valida dilatazione pupillare tale da rompere sinechie presenti. Per quanto riguarda una combinazione di midriatici e cicloplegi si ricorda come una combinazione di midriatici e cicloplegici possa essere iniettata per via sottocongiuntivale, quando la somministrazione topica del medicamento non sia riuscita a rompere le sineche posteriori. Una iniezione di 0,1 ml di atropina all’1%, cocaina aò 4% ed epinefrina 1:1000 può essere usata vantaggiosamente. Tale metodiche fanno parte ormai, della storia farmacologica oculistica. Come sappiamo, ogni aggressione contro l’integrità dell’ospite prova all’inizio una risposta infiammatoria, in cui i mediatori sono umorali (fattori del complemento, componenti della coagulazione sanguigna e del sistema fibrinolitico) o di derivazione da membrane cellulari (prostaglandine, leucotrieni, istamina, serotomina, molecole ossidanti provenienti dal metabolismo dei neutrofili). Se l’iperemia e l’edema così provocato, non sono in grado di annichilire rapidamente l’ospite indesiderato, quest’ultimo fagocitato e preparato dai macrofagi, sarà presentato al sistema immunitario, che libererà la vera risposta immune ad opera soprattutto dei linfociti. Si deve ricordare come, la messa a riposo del corpo ciliare, non è talora in grado di quietare il processo infiammatorio intraoculare, così che si rende necessario frenare la risposta immune, il più spesso esagerata nelle uveite, pertanto si rende necessario usare antinfiammatori ed immunodepressori. Nei rari casi in cui si potrà mettere in evidenza un’insufficienza del sistema immunitario, è opportuno procurare una immunostimolazione. I farmaci capaci di deprimere, modulare ed infine stimolare la risposta immune sono raccolti nella tabella II: gli steroidi, nel trattamento delle uveiti, e i corticosteroidi sono usati topicamente come gocce o pomate e possono essere somministrati per via sottocongiuntivale, e per via sistemica. Per le infiammazioni del tratto anteriore, la somministrazione topica è sufficiente, con una frequenza di 2-3 volte al dì, a seconda della severità della malattia. Le iniezioni sottocongiuntivali di corticosteroidi, sono usate nelle forme più severe di uveiti anteriori, alla dose di 0,5-1 ml. Possono essere usate indifferentemente varie forme di sospensioni o soluzioni corticosteroidee, ma sono preferite in genere quelle deposito, poiché la loro efficacia è prolungata nel tempo. Frequentemente sono usati corticosteroidi tipo il metilpredinsolone acetato, triamcinolone acetonide, etriamcinolone triacetato. Tutti questi farmaci, provocano una concentrazione sufficiente di farmaco, nel segmento anteriore dell’occhio, per 3 settimane circa. Il modo d’azione di questi ormoni, anche se non ancora completamente puntualizzato, è dovuto a numerosi effetti. Vi è dapprima un’azione vasocostrittrice, per stimolazione dell’epinefrina poi agiscono sulla risposta infiammatoria, inibendo la liberazione dell’istamina e delle prostaglandine, e rallentano la migrazione dei macrofagi e dei leucociti. Infine agiscono sulla risposta immune, inibiscono l’attività mitotica dei linfociti, stabilizzano le membrane lisomiali e prevengono la liberazione di chinine. Senza agire direttamente né sull’antigene, o nell’anticorpo già formato, e senza avere nessuna influenza sul legame antigene-anticorpi, tuttavia diminuiscono la produzione di anticorpi per una riduzione del numero di plasmociti. Questi meccanismi non sono ciò nonostante definitivamente conosciuti. Non sono state infatti trovate correlazioni, tra le sottopopolazioni linfocitarie nel sangue e nei fluidi oculari d’un lato, l’attività dell’uveite, e dall’altro il trattamento cortisonico. In applicazione locale, gli steroidi inducono l’involuzione di cellule infiammatorie prima che invadono il sito, impedendo la migrazione di nuovi leucociti verso la lesione, e prevengono infine, (inibendo la liberazione di enzimi idrolitici da queste cellule infiammatorie) il danno strutturale dei tessuti. Nelle uveiti, l’applicazione degli steroidi è indispensabile, almeno localmente, tuttavia va ricordato come la prescrizione prolungata di colliri o pomate al cortisone, nelle uveiti croniche, imponga dei controlli regolari della tensione oculare. Nelle forme croniche, alcuni preferiscono agli steroidi l’ACTH, sia nella fase di trattamento ch come mezzo per stimolare la secrezione endogena alla fine del trattamento steroideo. I Citostatici: nel caso di gravi uveiti, che minacciano il paziente di cecità, può essere indicato produrre una immunodepressione ad opera di citostatici. Tali sostanze agiscono riducendo il numero dei linfociti circolanti. I più utili nel caso di uveiti sono gli alchilanti e gli antimitotici. Tra gli alchilanti si ricorda il clorambucil, ad un dosaggio iniziale di 2mg pro/die, aumentato sino a valori di 0,1-0,2 mg/kg/die. Talora si rende necessario proseguire il trattamento per più anni. La ciclofosfamide interferisce con la replicazione del DNA, e inibisce la reazione immune e pare sperimentale, essere meno tossico di altri alchilanti per i megacariociti e i trombociti. Tra gli antimitotici la colchicina pare inibire l’attività di chemiotassi dei polinucleati. La procarbazina inibisce sperimentalmente la produzione di anticorpi, senza influenzare troppo il numero delle cellule. Risulta essere prescritta alla Clinica Universitaria di Zurigo alla dose di 50-100 mg/die in alternativa con la ciclofosfamide. Gli effetti collaterali (perdita di capelli, cistite emorragica, nausea, vomiti, amenorrea) riducono grandemente il loro impiego clinico in selezionati casi di sindrome di Bèhcet o di oftalmia simpatica. Gli immunomodulanti sono da considerarsi come una risposta ai pericoli connessi all’uso di farmaci or ora descritti. La ciclosporina A, è un endecapeptide che inibisce la secrezione di interleuchina II ad opera di precursori dei linfociti T, impedendo così la proliferzione di T helper, B e plasmociti. Prescritta alla dose iniziale di 7,5-10 mg/kg/die, via via ridotto, permette in talune uveiti croniche risultati incoraggianti. Per quanto riguarda gli immunostimolanti, il loro impiego è stato proposto alla luce della considerazione che, se è lecito supporre, che all’origine di certe uveiti vi sia una insufficienza del sistema immunitario, bisognerebbe poter stimolare la risposta immune. L’interferon pare essere presente a tassi elevati nelle fasi di convalescenza di certe uveiti, e pertanto ciò potrebbe aprire uno spiraglio terapeutico. Nella nostra esperienza l’uso della timostimolina (TP1 Serono®) si è rilevata di valido aiuto nella gestione di uveiti acute e croniche. La timostimolina (TP1®) è un complesso ormonale polipeptico, ottenuto da timo bovino. Una parte di componenti peptidici della timostimolina è stata isolata e definita chimicamente, ma la preparazione polipeptidica è apparsa dotata di maggior attività biologica e si comporta sperimentalmente come un ormone. Il dosaggio utilizzato, è stato di 1mg/kg/die per 7 die e poi di 1 mg/kg/die per die alterni per 40 die.
Tabella I. – Timostimolina (TP1®).
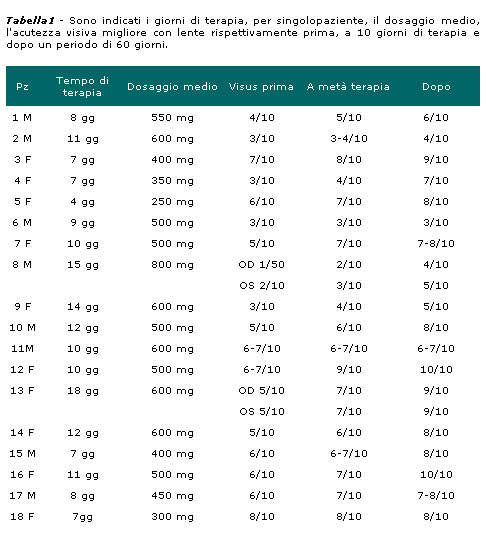
Nella nostra sperimentazione (tab. IV) sono stati esaminati 40 soggetti con differenti tipi di uveite (cui preventivamente erano eseguiti tutti gli esami routinari ed in aggiunta il dosaggio linfocitario) di età compresa tra i 25 e i 65 anni, senza altre patologie concomitanti. L’intensità delle infiammazioni, è stata graduata dalla somma dei valori numerici attribuiti alle diverse entità di uveite secondo i parametri di Hogan-Kimura-Tygeson (fig.1) e le definizioni IUGS, secondo lo schema seguente:
– dolore fotofobia e lacrimazione da 0 a 4;
– congestione da 0 a 4;
– cheratite e cheratopatia da 0 a 4;
– precipitati corneali da 0 a 1;
– cellule e effetto Tyndall da 0 a 4;
– reazione vitreale da 0 a 4;
– vasculite retinica, edema retinico, edema maculare, distacco di retina, modificazioni del nervo ottico da 0 a 1. In considerazione che ben 20 casi erano recidive di uveite, si sottolinea come, nella più parte dei casi, vi sia stata una remissione significativa del quadro clinico oftalmologico e un miglioramento del quadro del ricircolo linfocitario rispetto il controllo precedente la terapia. Per concludere questa rapida rassegna di terapia delle uveiti si ricorda ancora la plasmaferesi, o scambio plasmatico, che consiste in un lavaggio del siero, che permette di estrarre i complessi immuni. Tale terapia riveste un ruolo d’avanguardia nella sindrome di Bèhcet ed in taluni selezionati casi di panuveite. In conclusione si sottolinea come lo schema di nuovi trattamenti, debba dipendere tanto, dalle conoscenze più progredite dell’affezione, che dalle ipotesi, sulla via di nuove terapie immunomodulatorie dell’uveite 1 15 .
Riassunto – L’autore dopo una carrellata sui progressi nel corso del nostro secolo nel campo della terapia delle uveiti, presenta una personale esperienza nell’uso di timostimolina (TP1®), farmaco immunostimolante ch offre buone prospettive nel miglioramento e nella stabilizzazone del quadro linfocitario di soggetti affetti da uveite. Parole chiave: Terapia – Uveite – Immunomediatori – Immunomodulatori – Immunostimolanti – Timostimolina.
Bibliografia
1. Abrams J, Schlaegel TF Jr. The tuberculin skin test in the diagnosis of tuberculous uveitis. Am J Ophthalmol 1983; 96:295
2. Berczi I, Nagi E. The influence of pituitary hormones on adjuvant arthritis. Arthritis Rheum 1983;27:682
3. Bhan AK, Fujikawa LS, Foster CS. T-cell subsets and Langerhan’s cell in normal and diseased conjunctiva. Am J Ophthalmol 1982; 94:201
4. Bialasiewicz AA. Drug management of intraoculare inflammations: some basic considerations. Adv Biosci 1987; 62:537-41
5. Blacklock HA, Hill RS et al. Therapeutic plasmapheresis by continuous flow centrifugation. NZ Med J 1980; 92:145
6. Bloch-Michel E, Bussel A, Schmitt et al. Intérêt del échanges plasmatiques dans la vasculites rétiniennes et les epiteliopathies graves. Soc Ophtal Paris, 15 Oct 1983, Bull Soc Ophtalmol Fr 1984 ;84:443-6
7. Bonner M. Immuno-dépresseurs et syndrome de Bèhcet. Bilan à long terme. J Fr Ophtalmol 1981 ; 4 :455-64
8. Bonnet M, Ouzan D, Trepo C. Echanges plasmatiques et Acyclovir dans la maladie de Bèhcet. J Fr Ophtalmol 1986 ; 9 :15-22
9. Ellis P. Noncorticosteroid antinflammatory drugs. Trans of New Orleans Academy of Oftalm.Symposium on ocular pharmacology and therapeutics. St Louis: CV Mosby Co, 1970
10. Fujikawa LS. Aids and the eye. WB Saunders, 1980
11. Graham EM, Sanders MD et al. Ciclosporin A in treatment of posterior uveitis. Proceedings of the Annual Congress of the ophthalmological Society of the UK April 11-13, 1984. Trans Ophthalmol Soc UK 1985; 104:146
12. Hedner LP, Bynke G. Endegenous iridociclitis relieved during treatment with bromocriptine. Am J Ophthalmol 1985; 618:100
13. La Khanpal V, Schocket SS. Clindamycin in the treatment of toxoplasmic retino-chroiditis. Am J Ophthalmol 1983; 95:603
14. Nussenblatt RB, Palestine AG, Ciclosporin A therapy in the treatment of intraocular inflammatory disease resistant to systemic corticosteroids and cytotoxic agents. Am J Ophthalmol 1983;96:275
15. Nussenblatt RB, Rook AM. Treatment of intraocular inflammatory disease with cyclosporin A. Lancet 1983; 1:235
16. Palestine AG, Gelato MC. Therapy for human autoimmune uveitis with low-dose cyclosporine plus bromocriptine. Transplant Proc 1983; 20:131
17. Pavan-Langston D, Lass J. Antiviral drops : comparative therapy of experimental herpes simplex keratouveitis. Arch Ophthalmol 1979; 97:1132
18. Sanders DR, Goldstick B. Aqueous penetration of oral and topical indomethacin in humans. Arch Ophthalmol 1983; 101:1614
19. Smith R, Nozik RA. Uveitis: a clinical approach to diagnosis and management. Baltimore: Williams and Wilkins, 1983